FAQ
Questions fréquemment posées.
- Après l’anesthésie, votre bouche restera engourdie quelques heures. Veillez donc à ne pas vous mordre les joues, les lèvres ou la langue.
- Les suites opératoires normales qui peuvent survenir sont les suivantes :
- Saignements : il est conseillé de maintenir une compresse sous pression pendant 30 minutes afin de stabiliser le caillot de sang.
- Douleurs : respectez scrupuleusement les prescriptions de médicaments (ne pas prendre d’aspirine) et n’attendez pas l’installation de la douleur.
- Hématome et gonflement : pour réduire le gonflement vous pouvez appliquer une poche de glace ou de froid sur votre visage en interposant une serviette éponge pour ne pas avoir la glace à même la peau.
- Limitation de l’ouverture buccale : peut survenir suite à l’extraction d’une dent en secteur postérieur.
- Un certain nombre de pratiques doivent être évitées afin de permettre la cicatrisation :
- Ne pas fumer ni boire d’alcool.
- Ne pas cracher ni boire à la paille afin de ne pas déloger le caillot de sang.
- Ne pas consommer d’aliments trop chauds ou trop durs.
- Limiter les activités sportives intenses les premiers jours.
- Il est en revanche important de :
- Vous brosser les dents normalement à l’exception de la zone concernée qui devra être nettoyée très délicatement. Les bains de bouche ne doivent être commencés que 24 heures après l’intervention.
- Privilégier une position surélevée de la tête lors du sommeil.
En cas d’urgence (fièvre, douleurs intenses, saignements persistants, vomissements, …) contactez-nous, ou à défaut les services d’urgence.
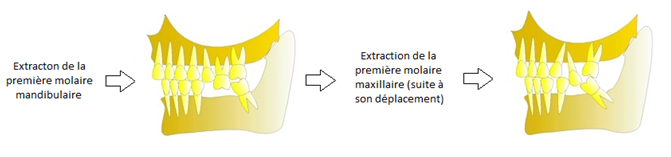
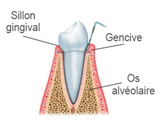
Conséquences sur les dents voisines et antagonistes (dents du haut et du bas)
Conséquences sur votre santé bucco-dentaire
- Survenue d’espaces entre les dents avec des aliments qui se logent dans ces espaces favorisant la formation de bourrages alimentaires, avec douleurs et finalement caries (les dents voisines d’une édentation sont souvent cariées). (1)
- Problèmes de gencives : ces espaces, ainsi que la mauvaise position des dents, permettent l’accumulation de la plaque dentaire et du tartre. (2)
- Diminution du coefficient masticatoire : si deux dents, par exemple, sont absentes sur une arcade cela équivaut à 4 dents absentes sur le plan de l’efficacité masticatoire car les dents antagonistes ne travaillent plus.
- Surcharge de travail pour les dents situées sur l’autre côté de la mâchoire et qui se fragilisent. Un tel déséquilibre des forces pourra entraîner des fractures de l’autre côté.
- Équilibre de la bouche perturbé avec des conséquences sur les articulations des mâchoires (craquements, claquements, ressauts, douleurs).
- Préjudice esthétique : l’extraction d’une dent du fond pourra provoquer un décalage des dents de devant ce qui perturbera le sourire
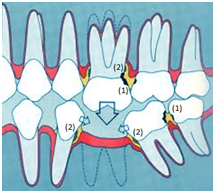
Qu’est-ce qu’un implant ?
A quoi peut servir l’implant ?
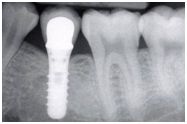

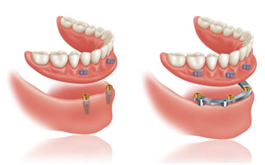
Les différentes étapes
- La pose de l’implant : l’implant est le plus souvent mis en place plusieurs semaines (voir plusieurs mois) après l’extraction de la dent. Dans de rares cas, il est possible de mettre en place l’implant le jour de l’extraction. Il s’agit alors d’une « extraction-implantation immédiate ».
- La cicatrisation de l’implant : les semaines qui vont suivre la pose de l’implant vont permettre la cicatrisation de l’os autour des spires de l’implant. Le site doit être très peu sollicité durant cette période. La durée de cicatrisation varie de 2 à 6 mois selon le cas.
- La réalisation de la couronne : une fois la cicatrisation obtenue, un pilier pourra être mis en place et l’empreinte effectuée pour permettre au laboratoire de réaliser une couronne parfaitement adaptée. Dans certains cas, une couronne transitoire peut être nécessaire.
Conditions
- Être en bonne santé : certaines pathologies (cardiaques notamment) pouvant contre-indiquer la pose de l’implant

- Une bonne santé de vos gencives et une hygiène irréprochable : des gencives non saines (parodontite) risquent d’induire une inflammation de la gencive conduisant à la perte de l’implant.
- Être non-fumeur : le tabac influe très négativement sur la cicatrisation de l’implant et sur la santé des gencives.

- Avoir un volume osseux suffisant : une analyse précise est systématiquement effectuée à l’aide d’une radiographie en trois dimensions ce qui permet d’évaluer la faisabilité de l’intervention, la nécessité ou non d’une greffe osseuse mais également de choisir l’implant adaptée à la situation.
Succès de l’implant et durée dans le temps :
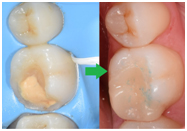
L’onlay : alternative conservatrice à la couronne.
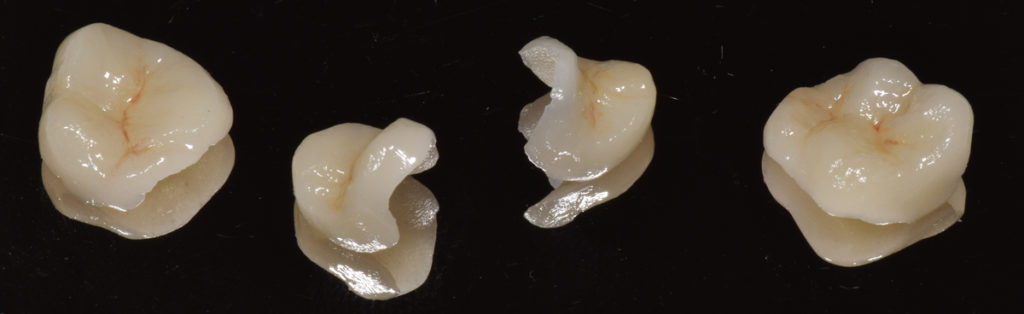
- suite au nettoyage d’une carie volumineuse
- pour remplacer d’anciens amalgames ou résines composites plus ou moins conséquents
Les causes de la parodontite
- un déséquilibre de la flore bactérienne de la bouche: des bactéries pathogènes viennent remplacer les bactéries naturellement présentes dans la bouche et s’attaquent au parodonte.
- un affaiblissement du système immunitaire.
- le tabac
- l’existence de maladies systémiques telles que le diabète par exemple.
- dents non remplacées : entraînant des forces excessives sur les dents restantes.
- soins ou prothèses non adaptés
- facteurs génétiques et hérédité
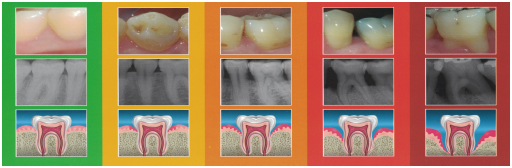
Comment prévenir une maladie parodontale ?
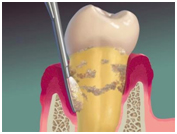
Traitement de la parodontite
- un détartrage est donc réalisé
- les soins ou les couronnes qui ne sont plus adaptées doivent être retouchés ou remplacés : car ils constituent bien souvent des zones de rétention de la plaque dentaire.
Le port d’une prothèse amovible va nécessiter un temps d’adaptation assez long et parfois difficile. Des modifications vont intervenir au niveau de la phonation (lire à voix haute pour habituer la langue), de la salivation (hyper-salivation), sensation de corps étranger, … durant les premières semaines. En cas de gène ou de blessure, n’hésitez pas à contacter le cabinet afin de réaliser les réglages nécessaires.
Pour la santé de vos gencives, il est impératif que la prothèse ne soit pas portée durant 8 à 10 heures par jour. Nous vous conseillons donc de ne pas la porter durant la nuit. Vous devrez alors, après l’avoir nettoyée, la conserver au sec, dans une petite boîte.
Le brossage de votre prothèse doit être réalisé après chaque repas. Pour cela, il vous est conseillé de :
- Utiliser une brosse à dent souple et du savon de Marseille
- Vous placer au dessus d’un lavabo avec une serviette ou de l’eau au fond de ce dernier pour amortir le choc en cas de chute.
- Ne jamais utiliser d’eau javellisée, car elle assèche et blanchit et rend la prothèse cassante.
Deux fois par semaine, il est recommandé de désinfecter la prothèse. Pour cela, après avoir brossé la prothèse, vous pouvez la laisser tremper 15 minutes dans une solution de bain de bouche à la chlorexidine.
Une visite de contrôle annuelle est nécessaire. En effet, la santé de vos gencives doit être contrôlée. Les gencives et l’os évoluant au fil des années, des modifications sont fréquemment nécessaires sur la prothèse afin qu’elle reste adaptée. Cette visite permet de déceler tout problème actuel et d’en prévenir d’éventuels. S’ils sont nécessaires, le polissage de la prothèse peut être effectué à ce moment.
A quoi servent tes dents ?

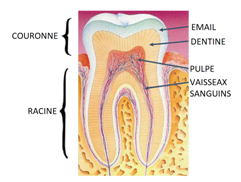
A quoi ressemble une dent ?
Pourquoi faut-il se brosser les dents ?

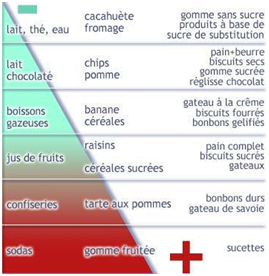
Quelles sont les 4 choses à faire pour éviter les caries ?



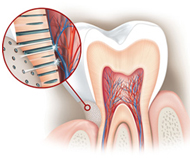
Les causes les plus fréquentes de la sensibilité dentaire sont :
- Un brossage trop vigoureux
- Le grincement des dents (Bruxisme)
Traitement de la sensibilité dentaire :
- Utilisez un dentifrice conçu pour soulager la sensibilité dentaire comme Sensodyne répare et protège ou Elmex Sensitive professionnel, des solutions sous forme de bain de bouche existent également. Leur but va être de reminéraliser la zone de dentine exposée aux stimuli extérieurs. En cas de douleur aiguë, appliquez directement le dentifrice Sensodyne Rapide action sur la zone douloureuse, avec le doigt.
- Utilisez une brosse à dents souple, de préférence adaptée aux personnes ayant les dents sensibles.
- Veillez à limiter votre consommation d’aliments acides qui peuvent user l’émail des dents, comme les jus de fruits, le vin, les sauces au vinaigre et les boissons gazeuses.

